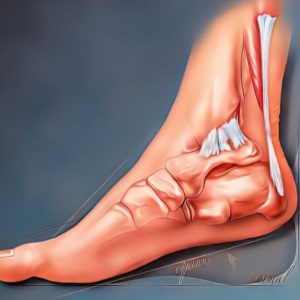
El dolor en el tendón de Aquiles puede empezar “como una molestia” y terminar limitando caminar, correr o incluso estar de pie mucho tiempo. Lo más frustrante es que muchas personas prueban reposo, estiramientos sin guía o antiinflamatorios… y el problema vuelve.
La buena noticia: en la mayoría de los casos hay soluciones efectivas. La clave está en elegir el tratamiento adecuado según la causa, el tiempo de evolución y tu biomecánica.
A continuación te explico 6 opciones que utilizamos con frecuencia en consulta para la tendinopatía aquílea, desde tratamientos conservadores hasta la cirugía cuando realmente hace falta.
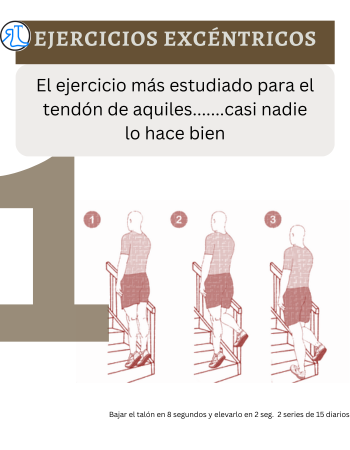
1) Ejercicios excéntricos (bien hechos y con progresión)
“El ejercicio más estudiado para el tendón de Aquiles… y aun así casi nadie lo hace bien.”
Los ejercicios excéntricos son una de las herramientas más respaldadas para mejorar la capacidad del tendón y disminuir el dolor. Pero funcionan cuando se hacen con:
- Técnica correcta
- Frecuencia adecuada
- Progresión de carga (no solo “repeticiones”)
- Ajustes según tus síntomas
¿Para quién son especialmente útiles?
Personas con dolor al iniciar la marcha, rigidez por la mañana o molestias que aparecen con el deporte por sobrecarga.
2) Ondas de choque (cuando el dolor se vuelve crónico)
“¿Dolor crónico? Esta terapia puede revitalizar a un tendón que lleva meses con dolor.”
Las ondas de choque pueden ser una buena opción cuando el tendón lleva tiempo sin mejorar, especialmente si el dolor se ha hecho persistente.
No es una “cura instantánea”, pero puede ayudar a reactivar procesos de reparación y a reducir el dolor para que el tendón vuelva a tolerar carga.
¿Cuándo suele considerarse?
Cuando hay evolución prolongada o respuesta insuficiente pese a un plan de rehabilitación bien indicado.
3) Plantillas y ajuste biomecánico: a veces no es el tendón, es tu pisada
“A veces no es el tendón… es tu pisada. Cambia el apoyo y mejora el dolor.”
En muchos casos el tendón sufre porque la mecánica del pie y tobillo está aumentando la tensión sobre esa zona. Aquí es donde pueden ayudar:
- Plantillas personalizadas (cuando están indicadas)
- Ajustes de calzado
- Correcciones biomecánicas específicas
Importante: no todo el mundo necesita plantillas. Se indican tras una valoración.
¿Para quién ayudan más?
Cuando hay alteraciones en la pisada (por ejemplo, exceso de pronación), desequilibrios o patrones de carga que perpetúan la lesión.
4) Terapia manual + carga progresiva supervisada: ciencia aplicada al tendón
“Movilizar, cargar y adaptar… la fórmula que puede sacar a los deportistas del laberinto del dolor.”
Una rehabilitación bien planteada no es solo “hacer ejercicios”. En muchos pacientes la combinación de:
- Terapia manual (para movilidad y tejidos)
- Plan de carga progresiva
- Control del volumen de entrenamiento o actividad
- Ajustes según evolución
marca la diferencia entre mejorar… o recaer.
¿Para quién es clave?
Especialmente en deportistas, personas activas o pacientes que llevan tiempo “probando cosas” sin un plan claro.
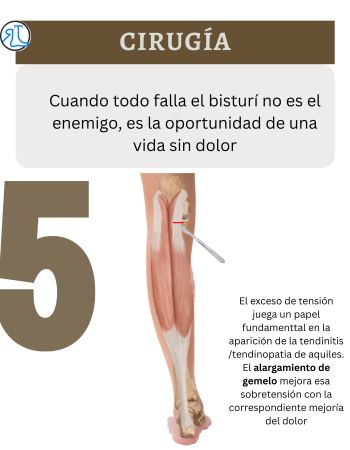
5) Tratamiento quirúrgico: cuando lo conservador no funciona
“Cuando todo falla, el bisturí no es el enemigo: es la oportunidad de un tendón nuevo y una vida sin dolor.”
Aunque la mayoría mejora con tratamiento conservador, hay casos en los que la cirugía es la mejor salida: cuando el dolor persiste, limita la vida diaria y hay cambios estructurales que no responden tras meses de tratamiento bien hecho.
La cirugía busca eliminar el estrés del tendón, estimular reparación y recuperar función, con un protocolo de rehabilitación posterior. https://raultorrepieytobillo.com/para-que-sirve-el-alargamiento-de-gemelo/
¿Cuándo se valora la cirugía?
Cuando existe dolor limitante persistente y el tratamiento conservador indicado no ha dado resultados.
¿Cuál es el mejor tratamiento para ti?
No existe un único tratamiento “mágico”. Existe el tratamiento correcto para tu caso, y eso depende de:
- Qué tipo de tendinopatía tienes (insercional o no insercional)
- Tiempo de evolución
- Tu pisada y biomecánica
- Nivel de actividad / deporte
- Respuesta a tratamientos previos